【2026 完整攻略】女性掉髮不是你的錯:FPHL、產後落髮、PCOS 全解析
嗨大家好,我是 RK。
過去這個網站的內容,幾乎都聚焦在男性雄性禿——畢竟我自己就是受害者。但這一年來,我收到越來越多女性讀者的私訊,問的問題都讓我心頭一緊:
「我產後掉了好多頭髮,這正常嗎?還是我永遠都長不回來了?」
「我才 28 歲,頭頂分線越來越寬,醫生說是雄性禿,可是我是女生耶?」
身為工程師,我要先講一個殘酷的結論:女性掉髮的機制,跟男性完全不同。 直接把男生那套「吃柔沛+擦落建」搬過來用,不但沒效,還可能傷身。
這篇文章我花了大量時間整理 2024-2025 年最新的臨床研究和 Meta-analysis,專門寫給正在為掉髮焦慮的妳。
內容有點長,但我保證每一段都有科學依據。泡杯茶,慢慢看。
先搞懂名詞:什麼是「女性型態掉髮 (FPHL)」?
你可能聽過「女性雄性禿」這個詞。但其實國際皮膚科學界在 2001 年就已經建議改用 女性型態掉髮(Female Pattern Hair Loss, FPHL) 這個更精確的術語。
為什麼要改名?因為研究發現,雄性激素不是驅動女性掉髮的唯一因素,甚至有些完全沒有雄激素的女性也會發生女性型態掉髮(FPHL)。舊名字「雄性禿」會誤導人以為「雄性激素太高=一定會禿」,但實際情況遠比這複雜。
女性型態掉髮(FPHL)的核心病理特徵是 毛囊微小化(Follicular miniaturization)。
想像一下:你頭上原本健康粗壯的「終毛」,就像水管裡的強力水流,慢慢被換成又細又短、幾乎透明的「柔毛」——像水龍頭被人偷偷關小了一樣。
同時毛囊的生長期越來越短,休止期越來越長。最後頭頂的頭髮就像慢慢調低音量,逐漸消失。
女性型態掉髮(FPHL)的盛行率隨年齡上升而顯著增加,停經後婦女是最高風險群體。白種人女性發病率較高,亞洲女性相對較低——但無論種族,年紀越大風險越高。
第一章:為什麼女性掉髮跟男性完全不同?
這是整篇文章最關鍵的知識點。搞懂這個,你就會理解為什麼很多男生用的藥對女生沒效。
1.1 二氫睪固酮(DHT)的角色:男生是主犯,女生是「共犯之一」
男性雄性禿的邏輯很單純:睪固酮 → 5α-還原酶 → 二氫睪固酮(DHT) → 攻擊毛囊 → 萎縮。所以男生吃 Finasteride 把 5α-還原酶壓下去,就能有效止血。
但女性身上?劇本完全不一樣。
女性毛囊有天然的防護機制:
- 女性前額毛囊中的 芳香環轉化酶(Aromatase) 含量高達男性的 6 倍。這個酵素會把睪固酮轉化為雌二醇(一種雌激素),等於在源頭就大幅削減了二氫睪固酮(DHT)的原料供應。
- 女性毛囊中負責製造二氫睪固酮(DHT)的 5α-還原酶濃度,僅為男性的 1/3。
- 毛囊細胞核內的雄激素受體(AR)表現量也比男性低約 40%。
1. 女性型態掉髮(FPHL)患者通常能保留前額髮際線,很少像男生一樣出現 M 型禿。
2. Finasteride(抑制 5α-還原酶的藥)在女性身上經常無效——因為女性毛囊裡這個酵素本來就不多,再怎麼抑制也沒太大意義。
更驚人的是,2013 年的研究發現,女性型態掉髮(FPHL)甚至可以在 完全沒有雄性激素 的女性身上發生(例如完全性雄激素不敏感症候群)。這強烈暗示,女性掉髮存在其他 非雄激素依賴的路徑。
1.2 女性型態掉髮(FPHL)的分級系統:你是哪一型?
醫生怎麼判斷你的掉髮嚴重程度?目前臨床上有四套主要分級系統:
如果妳的掉髮型態是前額 M 型退縮(Hamilton-Norwood 型),而不是典型的頭頂稀疏,請立即要求醫師進行完整的內分泌篩檢。研究顯示這類女性罹患多囊性卵巢症候群(PCOS)的勝算比高達 2.02,且早發性掉髮的風險也顯著升高。
1.3 最新基因研究:不只是賀爾蒙的問題
近年的全基因組研究(GWAS)揭示了女性型態掉髮(FPHL)背後更深層的分子機制:
- HSD3B1 基因變異(1245C 等位基因):帶有此變異的多囊性卵巢症候群(PCOS)女性,其頭皮毛囊局部將雄激素前驅物轉化為二氫睪固酮(DHT)的速率顯著增加,即使血液中的雄激素濃度看起來「正常」。
- DKK-1 過度表現:DKK-1 是一種「毛囊殺手蛋白」,它會拮抗毛囊生長至關重要的 Wnt/β-catenin 信號通路,直接導致毛囊凋亡。好消息是,研究發現 Wnt 信號促動劑(如 R-spondin 1)能有效對抗 DKK-1 的破壞,這為未來的基因標靶治療提供了方向。
第二章:女性特有的掉髮觸發因素
跟男性相比,女性的毛囊週期極易受到生殖週期、賀爾蒙波動與營養狀態的影響。這些因素經常跟女性型態掉髮(FPHL)疊加在一起,讓臨床診斷變得更複雜。
2.1 產後落髮:別慌,但也別大意
如果你是新手媽媽,正經歷「洗頭掉一把、梳頭掉一把」的恐懼,先深呼吸。
科學原因是這樣的:
懷孕期間,你體內的雌激素和黃體素濃度極高,這些賀爾蒙會「鎖住」毛囊在生長期,讓頭髮特別濃密。但分娩後,這些賀爾蒙在幾天內驟降,等於突然解除了保護鎖——大量毛囊同步進入休止期。
- 高峰期:產後 2-4 個月,掉髮量最驚人
- 恢復期:大多數健康產婦在產後 6-12 個月內髮量會自然恢復
- 本質:這是「自限性」的休止期落髮(Telogen Effluvium),理論上會自己好
如果掉髮在產後一年仍未緩解,且頭髮明顯變細,這可能不是單純的產後落髮——嚴重的產後休止期落髮(TE)可能「揭露」了你潛在的女性型態掉髮(FPHL)。此時必須進一步做毛髮鏡檢查,評估是否有毛囊微小化的現象。
2.2 多囊性卵巢症候群(PCOS):隱形的掉髮推手
多囊性卵巢症候群(PCOS)是育齡女性最常見的內分泌異常,也是觸發或加劇女性型態掉髮(FPHL)的核心因素。
傳統觀念認為「抽血看睪固酮就知道了」,但最新的代謝動力學研究揭示了一個顛覆性的發現:
你的血液數據可能在騙你。
研究人員在頭皮局部組織中,發現了一條獨立於全身循環的「間接二氫睪固酮(DHT)生成路徑」。在這條路徑中,血液中相對溫和的雄烯二酮(A4)會在頭皮局部被一步步轉化成破壞力極強的二氫睪固酮(DHT)。而且這些局部生成的二氫睪固酮(DHT)濃度遠高於血液中能測到的數值。
這就是為什麼有些多囊性卵巢症候群(PCOS)患者血清睪固酮完全正常,卻依然嚴重掉髮——因為戰場不在血液裡,而在頭皮毛囊的微環境中。
2.3 更年期:雌激素撤退的連鎖效應
停經前後,卵巢功能衰退導致雌激素急劇下降。注意,此時雄激素的絕對濃度並沒有增加,但因為雌激素的保護消失了,產生了「相對性高雄激素效應」。
雌激素撤退對毛囊的影響是多層次的:
- 直接縮短生長期:毛囊的活躍生長時間變短
- 延長休止期:毛囊「休息」的時間變長
- 微血管萎縮:毛囊周邊的血管退化,氧氣和營養供應匱乏
- 代謝性飢餓:末梢毛囊缺乏能量,從終毛退化成柔毛
這就是為什麼女性型態掉髮(FPHL)的發病率在停經後婦女群體中呈現指數型上升的原因。
2.4 甲狀腺:被忽視的掉髮元凶
甲狀腺激素對毛囊細胞的基礎代謝至關重要:
- 甲狀腺低下:毛囊細胞代謝率下降 → 生長期被迫提前終止 → 瀰漫性休止期落髮。頭髮會變得乾燥、脆弱、缺乏光澤。
- 甲狀腺亢進:代謝率過高 → 毛囊細胞過早耗竭 → 同樣導致掉髮。
最新的神經內分泌研究發現,促甲狀腺素釋放激素(TRH)在毛囊局部也有分佈,可能作為獨立的毛髮生長調節因子。這意味著甲狀腺對頭髮的影響,比我們過去認知的還要複雜。
2.5 缺鐵:最常被低估的掉髮因素
身為工程師,我要先講一個殘酷的數據:
傳統的「正常」標準對毛囊來說根本不夠。
WHO 定義的貧血標準(血紅素 < 12.0 g/dL 或鐵蛋白 < 15 ng/mL)是針對「是否貧血」設計的,不是針對「頭髮能不能好好長」設計的。
最新的臨床數據顯示:
- 健康無掉髮女性的平均鐵蛋白:44.78 - 48.09 ng/mL
- 有嚴重掉髮的女性平均鐵蛋白:24.30 - 39.34 ng/mL
- 2024 年最新建議的「生髮最低門檻」:Ferritin > 40-70 ng/mL,理想值為 70 ng/mL
當鐵蛋白低於 20 ng/mL 時,即使你的血紅素還在「正常範圍」,毛囊的休止期轉換率就已經顯著上升了。很多女性被告知「你的驗血一切正常」,但其實毛囊早就在挨餓。

第三章:女性可用的治療選項(含美國食品藥物管理局 FDA 核准狀態)
由於育齡女性涉及懷孕與致畸胎風險,女性的用藥選擇跟男性有嚴重的差異。以下逐一拆解。
3.1 外用 Minoxidil:唯一的美國食品藥物管理局(FDA)核准藥物
外用 Minoxidil 是目前唯一獲得美國食品藥物管理局(FDA)正式核准用於治療女性型態掉髮(FPHL)的藥物。機制是透過擴張毛囊周邊的微血管,增加血流與氧氣供應。
2% vs 5% 怎麼選?
RK 的建議:5% 效果確實更好,但臉部多毛症對女性來說是個大問題(額頭、鬢角長出不該長的毛)。如果你是輕度女性型態掉髮(FPHL),先從 2% 開始;如果是中重度,可以跟醫師討論 5% 泡沫劑型(比溶液更不容易滴到臉上)。
3.2 Spironolactone:Off-label 但廣泛使用
Spironolactone 本來是一種利尿劑,但它同時能阻斷雄激素受體並微弱抑制 5α-還原酶。雖然尚未獲得美國食品藥物管理局(FDA)掉髮適應症核准(Off-label use),但已被全球皮膚科醫師廣泛用於女性型態掉髮(FPHL)治療。
臨床數據:
- 有效劑量:80-110 mg/day(主流建議)
- 一項隨機對照試驗(RCT)研究顯示:每日 100 mg Spironolactone + Minoxidil,24 週後終毛數量增加 9.48 根/cm²(vs 單用 Minoxidil 僅 5.32 根/cm²)
- 達到中度至顯著改善的比例:38%(vs 單用 Minoxidil 的 9%)
主要副作用:
- 月經不規則(發生率最高可達 37.5%)
- 乳房脹痛、高血鉀風險、姿勢性低血壓
孕婦絕對禁用!Spironolactone 的強烈抗雄激素作用可能導致男性胎兒發生女性化變異。育齡女性使用時,醫師通常會同時開立口服避孕藥。
3.3 低劑量口服 Minoxidil(LDOM):近年的突破性療法
這是近 2-3 年最令人興奮的進展。根據 2025 年發表在《Frontiers in Pharmacology》的最新系統性回顧(涵蓋 2,933 名病患、27 項研究),低劑量口服 Minoxidil(LDOM)展現了極為亮眼的數據:
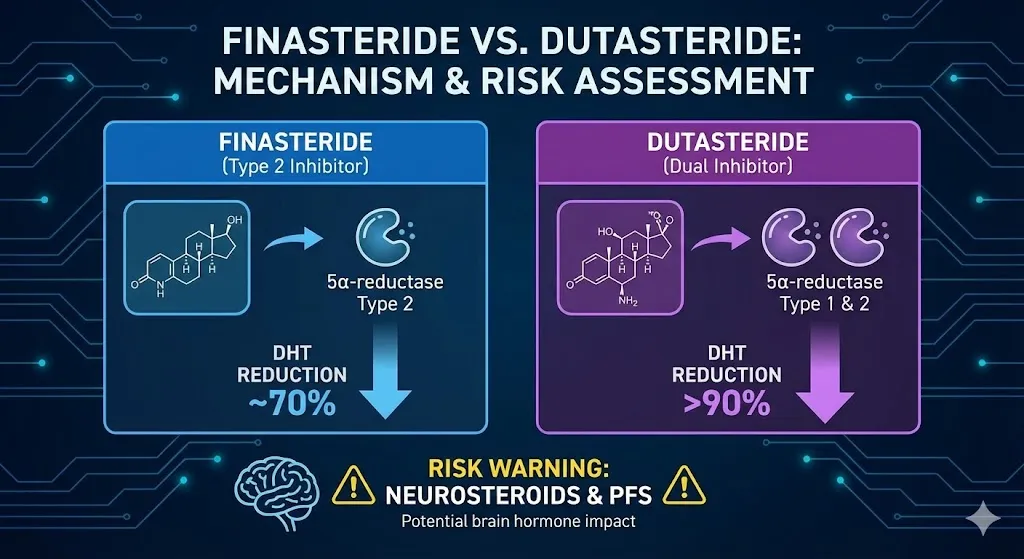
3.4 Finasteride / Dutasteride:女性使用限制極大
這兩個藥是男性 AGA 的黃金標準,但對女性來說充滿爭議:
- 絕對未獲美國食品藥物管理局(FDA)核准用於任何年齡層的女性
- 致畸胎風險(Category X):可導致男性胎兒外生殖器發育異常
- 劑量悖論:男性標準劑量(1 mg)在停經後女性身上被證實「幾乎完全無效」,女性通常需要 2.5-5 mg/day 的高劑量才有效——這再次印證了女性毛囊中 5α-還原酶本來就少的事實
3.5 高濃度血小板血漿(PRP)與低能量雷射療法(LLLT):非藥物選項
高濃度血小板血漿(PRP):
- 原理:抽取自身血液,離心純化後注射至頭皮,釋放大量生長因子
- 效果:平均每平方公分可增加 35-36.8 根毛髮
- 但注意:目前各家醫療院所的技術缺乏標準化,數據難以橫向對比
低能量雷射療法(LLLT):
- 具備 美國食品藥物管理局(FDA)醫療器材核准
- 使用 630-650 nm 紅色雷射,刺激毛囊細胞的粒線體產生更多 ATP
- 幾乎無副作用,適合無法耐受藥物的女性作為居家輔助療法
第四章:營養、生活型態與壓力管理
女性型態掉髮(FPHL)的管理已經跳脫單純「抑制雄性激素」的思維。全方位的營養與生活型態介入,是維持毛囊長期健康不可或缺的環節。
4.1 關鍵微量營養素
除了鐵之外,以下營養素也至關重要:
- 維生素 D:高達 79.6% 有嚴重掉髮的女性合併有維生素 D 低下。足量補充是對抗毛囊發炎的基礎步驟。
- 鋅:女性型態掉髮(FPHL)患者的血清鋅濃度經常低於 70 µg/L,鋅缺乏會讓毛髮生長週期全面停滯。
- 生物素(Biotin):除非你有罕見的先天性缺乏、正在懷孕、或長期服用抗癲癇藥,否則額外補充 Biotin 對一般女性型態掉髮(FPHL)患者的幫助非常有限。(延伸閱讀:為什麼掉髮的人喜歡吃 Biotin 補給品?)
4.2 極端減重 = 毛囊災難
如果你正在進行嚴格節食、生酮飲食、或減重手術後的恢復期——請特別注意。
從演化生物學的角度:當身體面臨急遽的營養短缺,會啟動節能生存機制,把有限的營養優先供應給心臟、大腦等核心器官,而「關閉」毛囊這種「非關生死」的高耗能組織。
這會在 1-2 個月內觸發大量毛囊同步進入休止期,造成急性的驚人掉髮。
4.3 壓力:不只是心理問題
壓力對毛囊的破壞是有實質分子機制的:
- 長期壓力 → HPA 軸過度活化 → 皮質醇飆高
- 毛囊周邊神經末梢釋放 P 物質(Substance P)
- 這些物質會瓦解毛囊的免疫特權 → 引發免疫細胞攻擊毛囊
- 結果:毛囊發炎、提早凋亡
研究證實,將 認知行為療法(CBT)或正念減壓(MBSR) 結合藥物治療,能顯著降低皮質醇、下調發炎反應,並預防壓力誘導性落髮的復發。
第五章:該做哪些檢查?什麼時候該轉介專科?
5.1 女性掉髮核心血液檢查清單
如果你是第一次因為掉髮看診,以下是你應該要求醫師幫你抽血檢查的項目:
5.2 出現這些紅旗,請立即轉介專科
大多數女性型態掉髮(FPHL)和產後落髮,皮膚科醫師就能處理。但出現以下情況時,需要立刻啟動跨專科會診:
- 雄性化特徵:聲音變粗、陰蒂肥大、突發性軀幹多毛 → 懷疑腫瘤,立即轉內分泌/婦產科
- 代謝症候群:Hamilton-Norwood 型態 + 中心型肥胖 + 黑棘皮症 + 無排卵 → 內分泌科介入做 HbA1c 和胰島素評估
- 治療 6 個月完全無反應:頭皮出現紅斑、毛孔消失、疼痛或搔癢 → 疑似疤痕性落髮,需要做頭皮切片
🎯 這篇文章適合誰?
先確認一下,這篇文章對妳有沒有幫助:
- ✅ 20-55 歲女性,發現頭頂分線變寬、髮量明顯減少
- ✅ 產後媽媽,正在經歷驚人的掉髮量,不確定是否正常
- ✅ 多囊性卵巢症候群(PCOS)患者,同時有掉髮、多毛、月經不規則的困擾
- ✅ 更年期前後女性,感覺頭髮越來越細、越來越稀疏
- ✅ 曾被告知「驗血正常」但還是狂掉髮的女性
- ⚠️ 如果你是男性讀者,請參考掉髮新手除錯指南,機制完全不同
⚠️ 安全提醒:女性用藥的絕對禁忌
在看完治療選項後,這些紅線請務必記住:
- Finasteride / Dutasteride:育齡女性絕對禁用,可致男性胎兒畸形(美國食品藥物管理局 FDA Category X)
- Spironolactone:孕婦絕對禁用,育齡女性必須搭配避孕措施
- 口服低劑量 Minoxidil(LDOM):屬 Off-label use,務必在醫師監督下使用,有心血管病史者需特別評估
- 不要自己從男性掉髮論壇抄藥方:女性的酵素分佈、受體密度、賀爾蒙環境完全不同,照搬男生的方案可能無效甚至有害
- 任何口服藥物都應先排除懷孕可能性
RK 總結:給女性讀者的行動清單
Step 1:先去看皮膚科,要求做完整的血液檢查(特別是鐵蛋白、甲狀腺、維生素 D)
Step 2:確認你的鐵蛋白 > 40 ng/mL,不要被「正常範圍」騙了
Step 3:跟醫師討論外用 Minoxidil 作為第一線治療
Step 4:如果效果不足,評估是否加入 Spironolactone 或低劑量口服 Minoxidil(LDOM)
Step 5:同步處理營養缺乏、壓力管理、甲狀腺問題
Step 6:如果你有多囊性卵巢症候群(PCOS)症狀(月經不規則、多毛、痤瘡),務必看內分泌科
最重要的一句話:女性掉髮的治療思維跟男生完全不同。不要自己亂吃男生用的藥,找到正確的原因才是關鍵。時間就是髮量,越早面對,就能用越輕鬆的方式處理。
延伸閱讀
- 掉髮新手除錯指南:工程師帶你 3 步驟理性面對
- 掉髮根本原因全解析:二氫睪固酮(DHT)、基因與毛囊微小化
- Finasteride vs Dutasteride 完整比較
- Biotin 真的有用嗎?殘酷真相
本文所有內容皆基於 2024-2025 年發表之同儕審查期刊文獻整理而成。文章僅供衛教參考,不構成醫療建議。如有掉髮困擾,請諮詢皮膚科專科醫師。
📚 參考資料
- Olsen EA. Female pattern hair loss. J Am Acad Dermatol. 2001;45(3 Suppl):S70-80.
- Herskovitz I, Tosti A. Female pattern hair loss. Int J Endocrinol Metab. 2013;11(4):e9860.
- Redler S, et al. Genetics of hair loss disorders. Semin Cutan Med Surg. 2024.
- Ekmekci TR, Koslu A. Postpartum telogen effluvium. J Eur Acad Dermatol Venereol. 2014.
- Liu C, et al. Low-dose oral minoxidil for hair loss: A systematic review and meta-analysis. Front Pharmacol. 2025;16:1504498.
- Gupta AK, et al. Low-dose oral minoxidil as treatment for non-scarring alopecia. JAAD Int. 2022.
- Sinclair R, et al. Treatment of female pattern hair loss with oral antiandrogens. Br J Dermatol. 2005.
- Gkini MA, et al. Platelet-rich plasma as a potential treatment for androgenetic alopecia. Dermatol Surg. 2014.
- Kwack MH, et al. Dickkopf 1 promotes regression of hair follicles. J Invest Dermatol. 2012.
- Park SY, et al. Iron plays a certain role in patterned hair loss. J Korean Med Sci. 2013.
- Rasheed H, et al. Serum ferritin and vitamin D in female hair loss. Skin Pharmacol Physiol. 2013.
- Fabbrocini G, et al. Female pattern hair loss: A clinical, pathophysiologic, and therapeutic review. Int J Womens Dermatol. 2018.